在人们的健康领域中,息肉是一个需要引起重视的问题。

息肉可以在身体的多个部位出现,如胃、肠道、胆囊、子宫、鼻腔和声带等。

虽然大多数息肉是良性的,但部分息肉存在恶变的风险,因此对息肉的关注和了解至关重要。
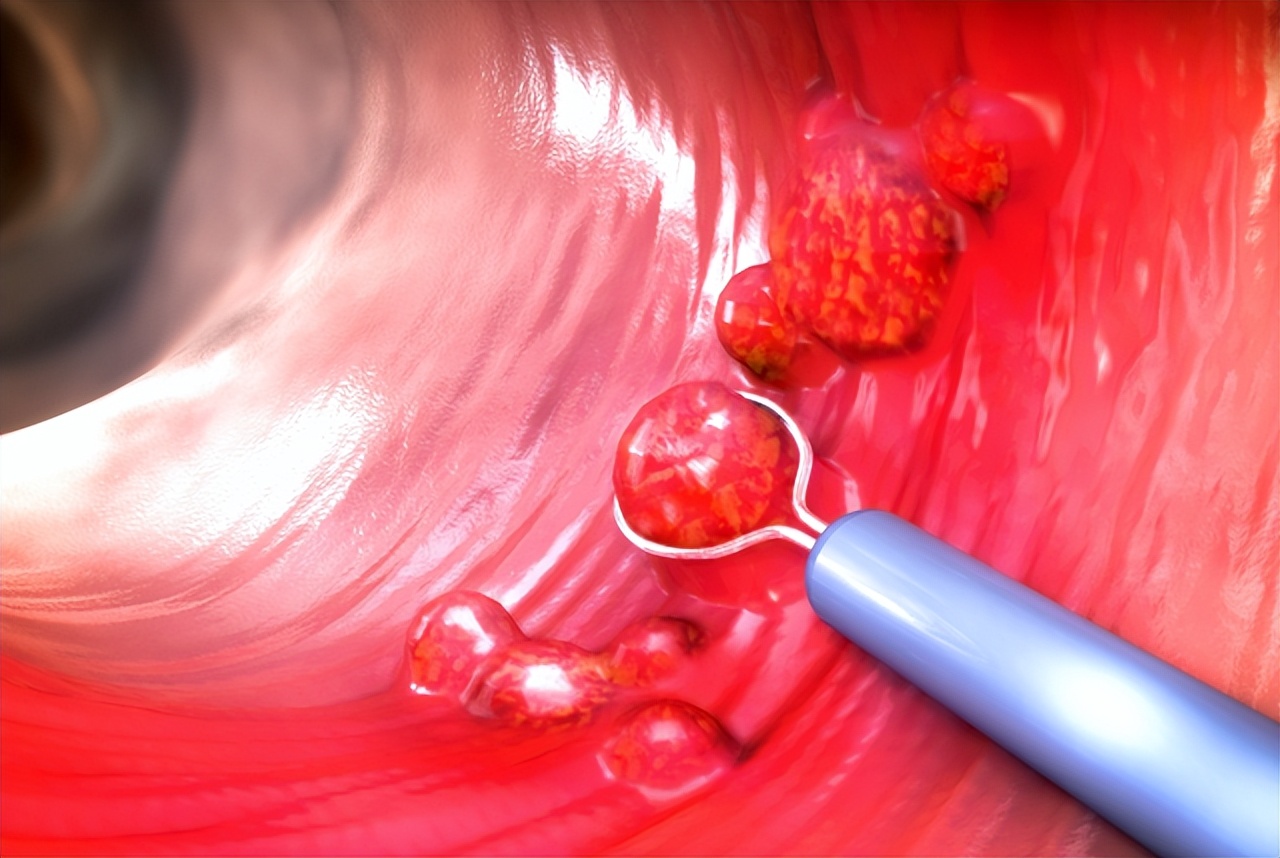
肠道是息肉较为常见的发生部位之一,主要集中在大肠(结直肠),小肠息肉相对较少。在大肠息肉的分类中,巴黎分类法被广泛应用。
依据形态特征,大肠息肉可分为六类,每一类的恶性风险各异。例如,0-Ip(有蒂型)息肉的恶性风险较低,而0-Is(广基型)息肉的恶性风险则相对较高。

0-IIa(浅隆起型)和0-IIb(平坦型)息肉的恶性风险较低,0-IIc(浅凹陷型)息肉的恶性风险会随着直径的增加而升高。当直径在6 - 10mm时,其恶性风险超过40%;若直径大于20mm,恶性风险约为90%。
0 - III(溃疡性或凹陷性型)病变则几乎都可能包含高级别癌症。清楚这些分类和风险,对我们进行有效的健康管理和预防具有重要意义。

胃息肉也是不容忽视的一个方面。其产生通常与慢性胃炎、幽门螺杆菌感染或其他因素有关。
胃息肉的类型包括腺瘤性息肉、增生性息肉和肠上皮化生性息肉等。其中,腺瘤性息肉的恶性转化风险较高,需要定期进行监测和评估。

根据息肉的形态、大小和位置,胃息肉可分为三大类。良性息肉如胃底腺息肉,通常与长期使用胃药有关,停药后大多可自行消退,不太可能演变为癌症。
中性息肉如增生性息肉,与幽门螺旋杆菌感染或慢性胃炎相关,在根除幽门螺杆菌后,部分可能会自行消失,但癌变风险相对较高。恶性息肉如神经内分泌肿瘤(G - NET)类型3,癌变风险极高,需要立即处理。

鼻息肉是生长在鼻腔或鼻窦内的非癌性肿块,其发病原因较为复杂,常与过敏性鼻炎或慢性鼻窦炎有关。在亚洲,尤其是中国和韩国,鼻息肉往往表现为中性粒细胞型炎症。
这种类型的鼻息肉与由过敏鼻炎、哮喘等引起的T细胞2型免疫反应(嗜酸性炎症)所致的鼻息肉在特征和风险上存在显著差异。前者恶变风险较低,主要症状为鼻塞、嗅觉减退或消失,可通过药物或手术治疗改善,同时需积极控制相关慢性疾病。

而后者在特定情况下,如患者年龄超过50岁、有明显吸烟史、伴随中性粒细胞型慢性炎症时,恶变风险相对较高。因此,这类患者应定期到耳鼻喉科进行早期筛查,并加强炎症管理和戒烟等措施。声带息肉是一种较为常见的喉部疾病,多与不当的发声习惯、过度用声或大声喊叫等因素有关。长期受到这些因素的刺激,声带局部可能会出现炎症和组织增生,进而形成声带息肉。
声带息肉患者常常会出现声音嘶哑和嗓音疲劳的症状。在病情较轻时,声音嘶哑可能只是间歇性的,休息后会有所缓解。

但随着息肉的增大,声音嘶哑的程度会逐渐加重,甚至可能影响到正常的语言交流。此外,较大的声带息肉还可能引发呼吸道阻塞,导致呼吸困难等严重问题。
对于声带息肉的治疗,方法多样。若息肉较小且症状较轻,可先采取药物治疗和语音治疗。

药物治疗主要是使用抗炎药、消肿药等来减轻声带的炎症和水肿。语音治疗则是通过专业的语音训练,帮助患者调整发声方式,减少对声带的损伤。
倘若声带息肉较大,或者经过保守治疗效果不佳,就需要考虑进行激光或手术治疗。治疗后,患者需注意休息,避免过度用声,并按医生建议进行复查,以确保声带恢复良好。

子宫内膜息肉是一种常见的妇科疾病,对不少女性的健康产生了一定影响。大约有25%的女性可能会患上此种疾病。
在大多数情况下,子宫内膜息肉是良性的,恶变风险极低。对于无症状、无高危恶变因素且息肉直径小于1cm的绝经女性,医生通常会建议在36个月后进行一次超声复查。

若病情稳定,之后可每年进行一次随访,部分息肉可能会自然消退。然而,若子宫内膜息肉导致月经异常,如月经量过多、经期延长或不规则出血等,或者引起不孕、流产等问题,抑或存在恶变风险,那么就需要及时进行手术治疗。
手术方式会根据患者的具体情况而定,如宫腔镜下息肉切除术等。术后,患者需要注意休息,保持良好的生活习惯,以促进身体恢复。
胆囊息肉在体检中常常被偶然发现,多数情况下它们是良性的,且无明显症状,但我们不能因此而忽视。建议每年进行一次超声检查,以密切观察其变化情况。
一般来说,若胆囊息肉直径较小,无其他异常情况,只需定期复查即可。但是,若出现一些情况,就需要及时就医。
比如,息肉直径超过1cm,且为单发,基底宽大,血供丰富,并有逐渐增大的趋势,恶变风险会相应增加。再如,患者出现明显症状,如右上腹胀痛、腹泻、恶心或呕吐等,也需引起重视。
此外,如果胆囊息肉合并了其他胆囊疾病,如胆囊结石或胆囊炎等,可能就需要考虑进行胆囊切除手术了。
总之,息肉问题不容忽视,虽然多数息肉是良性的,但我们仍需保持警惕。定期进行体检,及时发现和处理息肉,能够有效降低其恶性转化的风险。了解不同类型息肉的特点和风险,有助于我们更好地维护自身健康。
